Patrick Ingiliz, Paris
Fettlebererkrankung
Die nicht-alkoholische Fettleber NAFLD (neuerdings MASLD) ist definiert als Fettansammlung in >5% der Hepatozyten (in einer Leberbiopsie) ohne eine sekundäre Ursache wie z.B. Alkoholkonsum oder bestimmte Medikamente. Die nichtalkoholische Steatohepatitis NASH (neuerdings MASH) hingegen ist eine histologische Diagnose, die durch Lebersteatose mit Hepatozytenballonierung und lobulärer Entzündung definiert ist und zu einer fortschreitenden hepatozellulären Schädigung führt. Sie kann ohne Intervention zu einer fortgeschrittenen Leberfibrose, Zirrhose und den damit verbundenen Komplikationen im Endstadium, nämlich Aszites, hepatische Enzephalopathie, Varizenblutungen, Leberzellkarzinom und Leberversagen, führen.
Epidemiologie
Neue Nomenklatur
In den letzten Jahren hat eine lebhafte Fachdiskussion über eine nicht stigmatisierende Nomenklatur begonnen, die schließlich zu einer neuen Nomenklatur geführt hat. Steatotic liver disease (SLD) ist neuerdings der englische Überbegriff für alle Fettleber-Erkrankungen. Dieser Begriff umfasst alle Ursachen der Fettleber, wobei die NAFLD (nonalcoholic fatty liver disease zur MASLD [metabolic dysfunction-associated steatotic liver disease]) wird, wenn mindestens einer von fünf metabolischen Risikofaktoren vorliegt, und die NASH zur MASH wenn Entzündungszeichen vorhanden sind. Kommt noch Alkohol dazu wird das Mischbild als MetALD (metabolic and alkoholic fatty liver disease) bezeichnet. Wird keine Ursache der Fettleber gefunden, handelt es sich um eine kryptogene SLD.
Vermutlich sind etwa 25% der Welt-bevölkerung von einer Fettleber betroffen, teilweise mit deutlichen regionalen Unterschieden. In Deutschland wird die Prävalenz auf ca 23% geschätzt. Die NASH wird in den nächsten 10 Jahren die führende Indikation werden zur Lebertransplantation in den Industrieländern. Die Inzidenz eines hepatozellulären Karzinoms bei NASH ohne Zirrhose liegt pro Jahr bei 0,02%, bei NASH mit Zirrhose bei 1,5%,
Diagnostik
Als Screening-Methode ist der konventionelle Ultraschall geeignet, der bei moderater und schwerer Steatose eine gute Sensitivität (ca. 85%) und Spezifität (ca. 94%) erreicht. Die besten Ergebnisse sind ab einem Leberfettgehalt von über 12,5% zu verzeichnen.
Diagnostischer Goldstandard bei entsprechendem Verdacht ist heute die Magnetresonanztomographie mit Fettmessung (PDFF positron-derived fat fraction). Die Computertomographie sollte wegen der Strahlenbelastung nicht zur primären Diagnostik eingesetzt werden.
Weitere nicht-invasive Diagnoseinstrumente sind die transiente Elastographie mit CAP (controlled attenuation parameter). Dabei handelt es sich um eine in die Vibration-Controlled Transient Elastography (VCTE) implementierte Software, die die Signalabschwächung der Ultraschallimpulse bei der Lebersteifigkeit auswertet. In Studien zeigte sich eine gute diagnostische Genauigkeit zur Detektion und Graduierung der Steatose. Die CAP-Technologie ist in den neueren Fibroscan-Geräten enthalten. Limitierend ist die Adipositas, die auch entsprechende Sonden erfordert.
Algorithmen anhand von Laborparametern wie der NAFLD Fibrosis Score (NFS; https://nafldscore.com) sowie der FIB-4 sind weniger zur Diagnostik der Fettleber geeignet, sondern eher zur Abschätzung des Fibrosestadium.
Besonderheiten bei HIV
Lebererkrankungen sind eine der Hauptursachen für nicht AIDS-bedingte Todesfälle bei PWH. Während in der Vergangenheit Koinfektionen mit dem Hepatitis-C- (HCV) und dem Hepatitis-B-Virus (HBV) für diesen Trend verantwortlich waren, ist die NAFLD/NASH inzwischen die häufigste Lebererkrankung bei Menschen mit HIV (PLWH).
Die verfügbaren Daten zeichnen ein recht unklares Bild über die Rolle von HIV und der damit verbundenen Medikamentenexposition für die Entwicklung und das Fortschreiten von NAFLD/NASH bei HIV-Infizierten. Es gibt jedoch auch eine wachsende Zahl von Studien, die darauf hindeuten, dass Stoffwechselstörungen ähnlich wie bei Personen ohne HIV eine Schlüsselrolle bei der Entwicklung von NAFLD/NASH spielen. In einer kürzlich publizierten Metaanalyse aus 43 Studien an 8.230 HIV-monoinfizierten Personen wurde die gepoolte Prävalenz einer NAFLD mit 34% beziffert, die für eine signifikante Fibrose mit 12%. Die NAFLD war hier mit männlichem Geschlecht, Alter, Typ-2-Diabetes, Dyslipidämie, BMI und metabolischem Syndrom, aber auch mit Dauer der HIV-Infektion sowie der ART assoziiert. Bestimmte Medikamente oder Substanzklassen wurden nicht als Risikofaktoren identifiziert. Es ist allerdings anzumerken, dass in diesen Analysen verschiedene Methoden und teilweise auch verschiedene Cut-offs verwendet werden, was die Vergleichbarkeit beschränkt.
In einer anderen Untersuchung an PLWH war in der Subanalyse von 11 Leberbiopsie-Studien bei rund 50% der Teilnehmer sogar eine NASH vorhanden.
In der multizentrischen, europäischen ECHAM-Studie (European Cohort: HIV, Ageing, metabolic liver disease) wurden HIV-Infizierte mit hohem Risiko (z.B. metabolischem Syndrom) untersucht: 64% hatten eine Fettleber und 11,3% eine signifikante Fibrose (Fibro-scan®>9.5kPa).
Zudem zeigte die ECHAM-Studie auch, dass nicht-invasive Marker zumindest mit den gängigen Cut-offs nicht ohne weiteres auf Menschen mit HIV übertragbar sind.
Die europäische Fachgesellschaft EACS empfiehlt, HIV-Infizierte mit einem Risiko für NAFLD (z.B. unklare Leberwerterhöhung, metabolisches Syndrom) mittels einem simplen Serummarker (FIB-4) zu screenen und ggf. mittels Fibroscan® zu untersuchen. Somit kann entschieden werden, ob eine weitere hepatologische Abklärung oder ein bestimmtes Monitoring notwendig sind (Abb. 1).
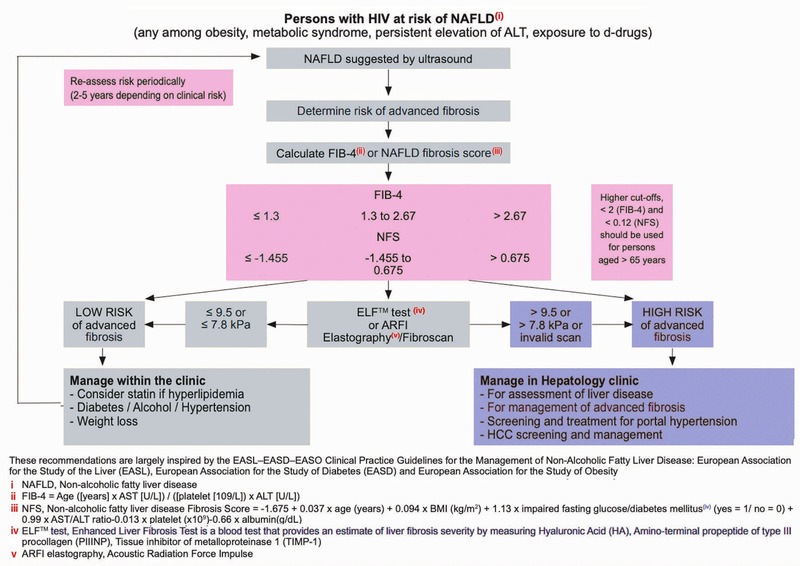
Abb. 1 Diagnostic Flow-chart to Assess and Monitor Disease Severity in Case of Suspected NAFLD and Metabolic Risk Factors
Therapie
An erster Stelle der Behandlung stehen Lebensstilveränderungen (körperliche Aktivität, Gewichtsverlust), die nachweislich einen positiven Effekt haben. Eine medikamentöse Therapie steht nicht zur Verfügung. Allerdings sind zahlreiche Substanzen in der Entwicklung. Als erstes Medikament hat der Leber-spezifische Schilddrüsenhormon-Agonist Resmetirom in einer Phase-3-Studie bei NASH zu einer signifikanten Besserung der Leberverfettung und Leberfibrose, einem Abfall der Transaminasen, des LDL-Cholesterins sowie zu einer Reduktion von Leber- und Milzvolumen geführt. Menschen mit HIV hatten an dieser Studie ebenso wie an den vielen anderen Studie nicht teilgenommen. Hier besteht noch ein großer Nachholbedarf.









 Diese Seite weiter empfehlen
Diese Seite weiter empfehlen
